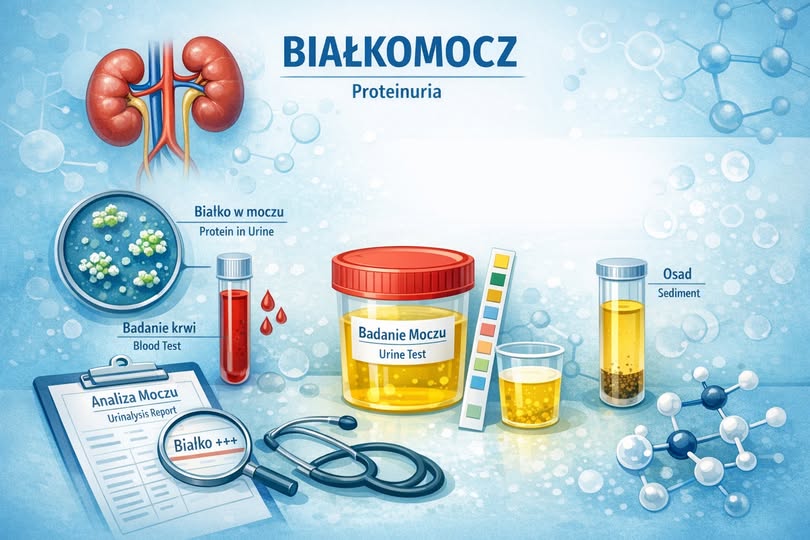
Wiele osób może się zdziwić że kardiolog zaleca przeniesienie badania moczu, przecież badanie moczu najczęściej wykonujemy z powodu chorób układu moczowego.
Niestety ale nieprawidłowe wyniki mogą wynikać również z chorób serca lub chorób innych narządów które znacząco komplikują leczenie kardiologiczne:
Przykładowo obecność następujących elementów wzbudzi niepokój kardiologa:
– białka (czyli białkomocz) może być objawem zarówno uszkodzenia nerek jak i chorób serca. Niestety jest to częste powikłanie w chorobach sercowo-naczyniowych. W niektórych przypadkach współwystępowanie białkomoczu i schorzeń kardiologicznych (np. kardiomiopatii, zaburzeń rytmu serca) może wskazywać na potrzebę poszerzonej diagnostyki. Wysokie ciśnienie krwi jest również częstą przyczyną uszkodzenia nerek i może prowadzić do białkomoczu.
!!>> Jak najszybsze obniżenie ciśnienia tętniczego do prawidłowych wartości jest więc kluczowe dla zmniejszenia białkomoczu.<<!!
– glukozy w moczu, to częsty objaw cukrzycy, która jest głównym czynnikiem ryzyka chorób serca
– zwiększona gęstość moczu może świadczyć o odwodnieniu, które może być związane z różnymi schorzeniami, w tym z niewydolnością serca.
Badanie meczu jest bardzo pomocne w diagnostyce niewydolności serca czy nadciśnienia tętniczego. Analiza obecności nieprawidłowych substancji, takich jak białko, leukocyty, glukoza czy erytrocyty może być spowodowane schorzeniami kardiologicznymi i powinno być wzięte pod uwagę w procesie leczenia chorób serca.
!!! Warto wiedzieć jak przygotować się do badania :
Pobierz pierwszy, poranny mocz: Zbieraj pierwszą porcję moczu oddaną po przebudzeniu.
Umyj okolice intymne: Dokładnie umyj zewnętrzną okolicę cewki moczowej wodą i mydłem przed oddaniem moczu.
Pomiń pierwszą porcję: Po umyciu pierwszej porcji moczu odrzuć ją, a do sterylnego pojemnika zbierz tzw. „środkowy strumień” moczu.
Nie spożywaj alkoholu ani nie wykonuj nadmiernego wysiłku: Unikaj spożywania alkoholu i nadmiernego wysiłku fizycznego w dobie poprzedzającej badanie.
Dostarcz próbkę do laboratorium: Dostarcz próbkę do laboratorium jak najszybciej, w jednorazowym, plastikowym pojemniku.